Здоровье нашего сердца - это одно из самых важных условий для полноценной и активной жизни. Однако часто встречаются заболевания, которые серьезно могут нарушить работу этого органа. Одно из таких заболеваний - кардиомиопатия, которая иногда может привести к формированию заключительной недостаточности сердца.
Кардиомиопатия - это состояние, при котором страдает мышечная ткань сердца. В результате различных факторов, таких как нарушения обмена веществ, врожденные аномалии или внешние воздействия, миокард испытывает неправильную работу. В такой ситуации может возникнуть заключительная недостаточность сердца, когда его функционирование становится крайне затруднительным или даже невозможным.
Понять, как именно происходят самые последние стадии кардиомиопатии, важно для диагностики и лечения данного заболевания. Признаки заключительной недостаточности сердца могут проявляться в виде нарушения дыхания, отеков и сердцебиения, которое выходит за пределы нормы. При таких симптомах необходимо обратиться к специалисту, который проведет необходимое обследование и поставит диагноз.
Что такое сердечная недостаточность финальной стадии?

Финальная стадия сердечной недостаточности характеризуется значительным ухудшением качества жизни пациента и ограничением его физической активности. Сердечная мышца неспособна поддерживать нормальный кровоток, из-за чего возникают различные симптомы и осложнения. В данном случае она уже не может быть полностью вылечена, и требуется особое внимание к лечению и управлению заболеванием.
| Признаки финальной стадии сердечной недостаточности могут включать: |
| 1. Затрудненное дыхание и одышка, особенно в положении лежа или при физической нагрузке. |
| 2. Отеки в нижних конечностях, аназарка (отеки внутренних органов). |
| 3. Утомляемость и слабость, быстрая утомляемость при выполнении обычных задач. |
| 4. Сердцебиение, аритмия и неправильный ритм сердца. |
| 5. Потеря аппетита, тошнота, рвота и усиленное образование газов. |
| 6. Постоянное чувство усталости и дискомфорта. |
Для диагностики финальной стадии сердечной недостаточности обычно проводятся различные медицинские исследования, включая осмотр пациента, анализы крови, эхокардиографию и электрокардиографию. Точный диагноз поможет определить оптимальное лечение и управление заболеванием, направленное на максимальное облегчение симптомов и улучшение качества жизни пациента.
Главные факторы, способствующие развитию заключительной стадии кардиомиопатии

Прогрессирование кардиомиопатии до стадии заключительной недостаточности может быть вызвано рядом ключевых факторов, которые оказывают значительное влияние на состояние сердечно-сосудистой системы человека.
Важным фактором, способствующим развитию заключительной стадии кардиомиопатии, является длительное нарушение регуляции артериального давления, которое может быть обусловлено неправильным образом жизни, гормональным дисбалансом или проблемами с почками.
Еще одной причиной, способствующей прогрессированию кардиомиопатии до финальной стадии, является наследственная предрасположенность, которая влияет на структуру и функционирование сердечной мышцы.
Также, нарушения обмена веществ, сопровождающиеся неправильным питанием, избыточным употреблением алкоголя или наличием хронических заболеваний, могут стать главными факторами риска в развитии заключительной стадии кардиомиопатии.
Внутренние и внешние факторы, такие как инфекции, интоксикация и стресс, тоже способствуют дальнейшему прогрессированию кардиомиопатии и переходу к заключительной недостаточности сердца.
Какие признаки являются характерными при кардиомиопатии в финальной стадии?

Когда сердечная мышца функционирует неправильно, это может привести к серьезным последствиям и нарушению слаженной работы организма. При кардиомиопатии в заключительной стадии существуют определенные признаки, которые могут свидетельствовать о прогрессирующем состоянии и нехватке сердечной деятельности. Пациенты часто сталкиваются с дыхательными проблемами, которые могут проявляться в форме одышки или плотности в груди. Кроме того, люди, страдающие от кардиомиопатии в конечной стадии, могут испытывать усталость и слабость даже после небольшого физического напряжения.
Болезнь сердца в финальной стадии также может быть сопровождаема отеками, которые преимущественно проявляются в области ног и брюшной полости. При этом отеки могут быть сильно выраженными, вызывая внешнюю видимость распухших конечностей. У пациентов также может наблюдаться нарушение ритма сердца, которое проявляется в виде сердцебиения, аритмии и неправильного пульса.
Другими симптомами, которые нельзя игнорировать, являются необъяснимая потеря веса, потеря аппетита и нарушения сна. Пациенты могут также ощущать частые головокружения и обмороки, что свидетельствует о нарушении кровообращения. Кроме того, снижение концентрации и памяти может быть одним из признаков кардиомиопатии в финальной стадии, так как недостаток кислорода может влиять на функциональность мозга.
- Одышка и плотность в груди
- Усталость и слабость
- Отеки
- Нарушение ритма сердца
- Необъяснимая потеря веса и аппетита
- Головокружения и обмороки
- Снижение концентрации и памяти
Методы определения и выявления кардиомиопатии заключительной недостаточности

Для достоверной диагностики состояния, которое связано с сердечной мышцей и приводит к тяжелым проявлениям, необходимы специализированные методы исследования. Медицинские специалисты применяют несколько техник, позволяющих выявить наличие кардиомиопатии заключительной недостаточности в организме пациента.
Клинический осмотр
Первыми шагами в диагностике кардиомиопатии являются клинический осмотр и анамнез пациента. Врач внимательно изучает медицинскую карту, задает вопросы о симптомах исследуемого заболевания, производит оценку общего состояния пациента. Из особых симптомов, которые можно выделить без использования сложной аппаратуры, медицинский персонал обращает внимание на наличие отеков, участков гипертрофии сердца, тахикардии и сопутствующих жалоб.
Лабораторные исследования
В лаборатории проводят специфические анализы для подтверждения диагноза кардиомиопатии заключительной недостаточности. Это включает в себя общий анализ крови, который помогает выяснить наличие воспаления и нарушений в органе, а также проверить уровень белка и электролитов в крови.
Инструментальные методы диагностики
Одной из важных процедур для диагностики кардиомиопатии заключительной недостаточности является обследование сердца при помощи различных инструментов. Это могут быть:
- Электрокардиография (ЭКГ), с помощью которой можно записать электрическую активность сердца и выяснить возможное наличие аномалий.
- Ультразвуковое исследование сердца (УЗИ), которое позволяет увидеть сам орган и оценить его структуру и функцию.
- Магнитно-резонансная томография (МРТ), позволяющая получить детальные снимки сердца и выявить любые патологические изменения.
Правильное использование всех этих методов может помочь врачу установить диагноз кардиомиопатии заключительной недостаточности и назначить соответствующее лечение.
Как можно облегчить состояние при сердечной недостаточности в последней стадии?

В данном разделе мы рассмотрим наиболее эффективные методы лечения, которые могут существенно улучшить качество жизни пациентов, страдающих сердечной недостаточностью в финальной стадии.
Одним из важных аспектов лечения таких пациентов является назначение соответствующих медикаментозных препаратов, которые способствуют улучшению сердечной функции и снижают нагрузку на органы и системы организма. Кроме того, специалисты прибегают к применению нефармакологических методов, таких как физиотерапия, которая может помочь укрепить мышцы сердца и сосуды, а также улучшить общее самочувствие.
В случаях, когда лекарственная терапия не приносит должного результата, может потребоваться хирургическое вмешательство. Врачи применяют различные методы, такие как трансплантация сердца или установка искусственного сердечного клапана, чтобы устранить причину сердечной недостаточности.
Кроме того, при сердечной недостаточности в последней стадии показано придерживаться здорового образа жизни и регулярно посещать врачей для контроля состояния и корректировки лечения. Также необходимо обратить особое внимание на диету и следить за питательностью пищи, чтобы избегать переедания и соблюдать режим приема пищи.
Влияние генетического фактора на развитие заключительной недостаточности сердца
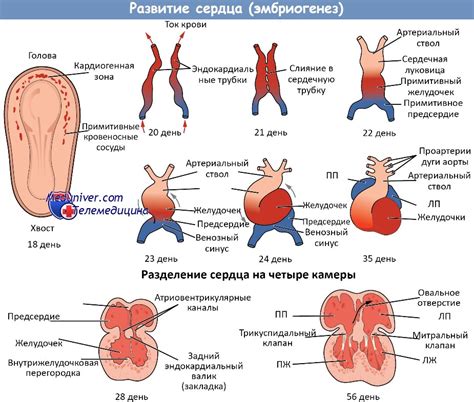
Возникновение заключительной недостаточности сердца может быть обусловлено комплексом факторов, в том числе и генетических. Генетические особенности организма играют важную роль в возникновении данного состояния и могут стать фундаментальными для его развития. Этот раздел статьи поможет понять и изучить, как генетические факторы влияют на формирование кардиомиопатии заключительной недостаточности.
Понимание роли генетических факторов в развитии кардиомиопатии заключительной недостаточности является важным для улучшения диагностики, профилактики и лечения данного заболевания. Кардиомиопатия заключительной недостаточности может иметь генетическую основу, что подтверждается наличием специфических генетических мутаций, влияющих на функцию сердечной мышцы.
Исследования показали, что наследственные формы кардиомиопатии заключительной недостаточности могут проявиться в результате нарушений в генах, контролирующих работу сердца. Эти мутации могут влиять на структуру и функционирование сердечной мышцы, а также на сократимость и эластичность сердечных клапанов.
- Наследственное полиморфизмы генов, определяющих синтез либо строение структурных и ферментативных белков сердечной мышцы, могут привести к прогрессированию кардиомиопатии.
- Мутации генов, связанных с процессом метаболизма энергии, могут способствовать разработке состояния сердечной недостаточности.
- Нарушения в генах, отвечающих за образование соединительной ткани, могут приводить к снижению эластичности сердечных клапанов и развитию клапанных пороков.
Генетические и клинические исследования играют важную роль в выявлении генетических мутаций, связанных с развитием заключительной недостаточности сердца. Знание этих мутаций не только помогает в диагностике и предсказании прогноза развития заболевания, но и открывает перспективы разработки новых методов лечения и профилактики данного состояния.
Возможные осложнения при последней стадии сердечной недостаточности

Когда сердечная недостаточность достигает конечной стадии, она может спровоцировать появление осложнений, которые могут значительно ухудшить состояние пациента. Мы рассмотрим некоторые из них.
1. Сердечная аритмия
У пациентов с заключительной стадией сердечной недостаточности возникает повышенный риск развития сердечных аритмий. Это нестабильность сердечного ритма, которая может привести к серьезным последствиям, включая инсульт и сердечный приступ. Расстройства ритма могут быть жизнеугрожающими и требовать незамедлительного медицинского вмешательства.
2. Отек легких
Отек легких - это осложнение, характеризующееся накоплением жидкости в легких. При заключительной стадии сердечной недостаточности сердце не может эффективно справляться с откачкой сангвинезов из легких, что приводит к их застойному состоянию. Как следствие, пациент может столкнуться с различными симптомами, такими как одышка, кашель с мокротой или выделение розовой пены при кашле.
3. Гипоксия
Гипоксия возникает при недостаточном поступлении кислорода в организм. Поскольку при кардиомиопатии заключительной недостаточности сердце не может эффективно качать кровь, к органам и тканям необходимое количество кислорода не поступает. Это может приводить к общей слабости, утомляемости, головокружению и нарушению функций различных органов.
Узнать дополнительную информацию о возможных осложнениях и своевременное обращение к врачу признаки качественного ухода и бережного отношения к своему здоровью.
Профилактика кардиомиопатии заключительной недостаточности: как сохранить здоровье сердца
Соблюдение здорового образа жизни
Один из ключевых факторов, который помогает предотвратить развитие кардиомиопатии заключительной недостаточности, - это здоровый образ жизни. Регулярное физическое упражнение, умеренная физическая активность и здоровое питание в сочетании с отказом от вредных привычек, таких как курение и употребление алкоголя, способствуют поддержанию нормальной работы сердца и предотвращению развития сердечно-сосудистых заболеваний.
Контроль артериального давления и холестерина
Высокое артериальное давление и уровень холестерина в крови являются основными факторами риска развития сердечно-сосудистых заболеваний, включая кардиомиопатию заключительной недостаточности. Регулярный контроль уровня артериального давления и холестерина с помощью соответствующих лекарственных препаратов и изменений в образе жизни может существенно снизить вероятность возникновения серьезных проблем со здоровьем сердца.
Ранняя диагностика и лечение других сердечно-сосудистых заболеваний
Другие сердечно-сосудистые заболевания, такие как аритмия и ишемическая болезнь сердца, могут стать предшествующими состояниями, которые могут привести к развитию кардиомиопатии заключительной недостаточности. Ранняя диагностика и своевременное лечение этих заболеваний могут значительно снизить риск развития заключительной недостаточности и предотвратить ее возникновение.
Профилактические меры, направленные на сохранение здоровья сердца, помогают предотвратить развитие кардиомиопатии заключительной недостаточности и связанных с ней проблем с сердцем. Соблюдение здорового образа жизни, контроль артериального давления и холестерина, а также ранняя диагностика и лечение других сердечно-сосудистых заболеваний - ключевые составляющие профилактики. Забота о здоровье сердца является важным шагом к поддержанию общего благополучия организма.
Как влияет наличие последней стадии сердечной недостаточности на жизнь пациента?

Обсудим, какие факторы могут повлиять на продолжительность и качество жизни у людей, страдающих от последней стадии сердечной недостаточности. Это состояние сердца, при котором оно испытывает трудности в обеспечении организма необходимым количеством кислорода и питательных веществ.
Одним из важных факторов, влияющих на жизнь пациента, является возраст. У пожилых людей, страдающих от последней стадии сердечной недостаточности, она может прогрессировать быстрее и иметь более серьезные последствия. Молодые пациенты, в свою очередь, могут иметь больше шансов на улучшение и дольше сохранять свою активность и независимость.
Также качество жизни пациента может зависеть от наличия сопутствующих заболеваний, таких как диабет, гипертония или желудочно-кишечные расстройства. Такие заболевания могут усложнить лечение и контроль за состоянием сердца и оказать негативное влияние на функционирование других органов и систем организма.
Важным фактором, определяющим качество жизни пациента, является доступ к медицинской помощи и соответствующему лечению. Пациенты, получающие регулярные консультации у квалифицированных специалистов и соблюдающие рекомендации по лечению, имеют больше шансов на сохранение независимости и более высокое качество жизни.
Современные методы исследования для точной диагностики финальной кардиомиопатии
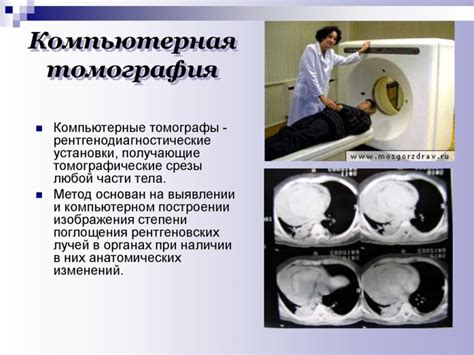
Развитие современной медицины позволяет все более точно диагностировать финальную стадию кардиомиопатии. Кардиологи используют различные методы исследования, которые позволяют получить подробную информацию о состоянии сердца пациента.
Одним из ключевых методов является эхокардиография, которая позволяет оценить структуру и функцию сердца с помощью звуковых волн. Используя этот метод, врачи могут определить размеры сердца, сократительную способность миокарда, а также оценить функцию клапанов.
Другим важным методом является магнитно-резонансная томография, позволяющая получить детальные трехмерные изображения сердца. Этот метод помогает обнаружить изменения в структуре сердца, а также оценить состояние миокарда и наличие фиброза.
Компьютерная томография сердца также может быть использована для диагностики кардиомиопатии. С помощью этого метода врачи могут увидеть аномалии в структуре сердца, а также определить наличие кальциевых отложений, которые могут указывать на развитие кардиомиопатии.
| Метод исследования | Описание |
|---|---|
| Эхокардиография | Оценка структуры и функции сердца с помощью звуковых волн. |
| Магнитно-резонансная томография | Получение трехмерных изображений сердца для детального анализа. |
| Компьютерная томография сердца | Обнаружение аномалий в структуре сердца и кальциевых отложений. |
Вместе с этими методами, кардиологи также могут использовать электрокардиографию для оценки электрической активности сердца и определения наличия аритмий. Биопсия сердца может быть проведена для получения образцов ткани и дальнейшего анализа под микроскопом.
Наличие разнообразных современных методов исследования позволяет кардиологам более точно диагностировать финальную кардиомиопатию, что, в свою очередь, помогает разработать наиболее эффективный план лечения для пациентов с этим заболеванием.
Вопрос-ответ

Какие могут быть причины кардиомиопатии и заключительной недостаточности?
Причины кардиомиопатии и заключительной недостаточности могут быть разнообразными, включая генетические нарушения, злоупотребление алкоголем, инфекционные заболевания, а также длительное применение некоторых лекарственных препаратов.
Какие симптомы сопровождают кардиомиопатию и заключительную недостаточность?
Симптомы кардиомиопатии и заключительной недостаточности могут включать утомляемость, одышку при физической нагрузке, отеки, нарушение сердечного ритма и частую сердцебиение.
Каков процесс диагностики кардиомиопатии и заключительной недостаточности?
Диагностика кардиомиопатии и заключительной недостаточности включает анализ медицинской истории пациента, физическое обследование, проведение электрокардиограммы, эхокардиографии и других диагностических исследований.
Каков прогноз и лечение при кардиомиопатии и заключительной недостаточности?
Прогноз и лечение кардиомиопатии и заключительной недостаточности зависят от различных факторов, включая причину заболевания, его степень и общее состояние пациента. В некоторых случаях требуется медикаментозное лечение, а в более тяжелых случаях может потребоваться трансплантация сердца.
Как можно предотвратить развитие кардиомиопатии и заключительной недостаточности?
Профилактика кардиомиопатии и заключительной недостаточности включает поддержание здорового образа жизни, контроль над артериальным давлением и сахарным диабетом, отказ от курения и умеренную физическую активность. Также важно регулярно посещать врача и проводить профилактические обследования.



